Травматизм – это показатель первичной заболеваемости, который характеризуется числом всех травм, включая отравления и некоторые другие последствия воздействия внешних причин, зарегистрированных в определенной группе населения за конкретный период времени. Наибольший его уровень отмечается у мужчин в возрасте 20-49 лет, у женщин – 30-59 лет, и у мужчин он выше во всех возрастных группах.
Повреждением, или травмой, принято называть последствие воздействия на человека внешнего фактора (механического, физического, химического, радиоактивного, рентгеновского, электрического и др.), нарушающего строение и целостность тканей и нормальное течение физиологических процессов. В зависимости от характера травмируемой ткани различают кожные (ушибы, раны), подкожные (разрывы связок, переломы костей и пр.) и полостные (ушибы, кровоизлияния, ранения груди, живота, суставов) повреждения. Травмы могут быть одиночными (например, перелом какой-либо кости), множественными (несколько переломов), сочетанными (переломы костей с повреждением внутренних органов) и комбинированными (перелом кости и, например, отморожение или ожог и т.п.). Травмы тканей и органов бывают открытые, с нарушением целостности кожи и слизистых оболочек, и закрытые без повреждения наружных покровов.
По данным ВОЗ, ежегодно в мире в результате травм и других несчастных случаев (внешних причин) погибает более 5 миллионов человек, что составляет около 9% от общего числа смертей, а сам травматизм является одной из основных причин в структуре «глобального бремени болезней» и, соответственно, экономических потерь. Причем следует отметить, что более 70% смертности от внешних причин приходится на трудоспособный возраст.
Травмы составляют около 12% от общего числа заболеваний, являются третьей по значимости причиной смертности и основной причиной в возрасте 1-40 лет. В странах с высоким уровнем развития на одного погибшего от травмы приходится 30 пациентов, госпитализированных в стационар, и примерно в 10 раз больше человек обращается за медицинской помощью на амбулаторно-поликлиническом уровне.
Учитывая социально-экономическую важность проблемы травматизма и его роль в обеспечении демографической безопасности страны, мероприятия по его профилактике, оптимизации специализированной медицинской помощи с развитием высокотехнологичных ее видов были включены в Государственную программу «Здоровье народа и демографическая безопасность Республики Беларусь на 2016-2020 годы».
За 10 последних лет (2007-2016 гг.) смертность населения от внешних причин снизилась на 41% (с 148,0 до 87,4 на 100 тысяч населения), а в абсолютных цифрах число погибших уменьшилось на 6050 человек (с 14359 до 8309), в т.ч. от утоплений – на 59%, самоубийств – на 23,3%, отравлений алкоголем – на 41%, убийств – на 40%; в результате ДТП со смертельным исходом – на 60,4%.
В 2016 г. травмы, отравления и другие несчастные случаи в Беларуси занимали 4-ое место (7%) в структуре смертности населения после болезней системы кровообращения (55,2%), новообразований (15%), симптомов и других неточно обозначенных состояний (10%).
Структура смертности от внешних причин была следующей: самоубийства (24,6%), отравления алкоголем (17,6%), дорожно-транспортные травмы (9,3%), несчастные случаи, связанные с огнем, пламенем и дымом (7,5%), падения (10,1%), прочие отравления (4,3%), утопления (5,2%), механические удушения (4,2%), убийства (4,8%) и др.
Дорожно-транспортный травматизм является одной из ведущих причин непосредственной гибели людей от травм вследствие дорожно-транспортных происшествий (ДТП). По данным Всемирной организации здравоохранения ежегодно в мире погибает более миллиона человек, а от 20 до 50 млн. получают травмы или становятся инвалидами. В ближайшие годы прогнозируется их рост, а дорожно-транспортный травматизм займет третье место в структуре «глобального бремени болезней», уступая лишь ИБС и депрессивным состояниям.
Страны, имеющие успехи в снижении смертности в результате ДТП, достигли этого благодаря улучшению законодательства, повышению безопасности дорог и транспортных средств, соблюдению правил дорожного движения. Почти половина этих случаев смертей в мире приходится на долю так называемых «уязвимых участников дорожного движения» – пешеходов, велосипедистов и мотоциклистов.
Из числа пострадавших в ДТП около 70% нуждаются в стационарном лечении, а летальность составляет 15-20%, причем в 50-55% случаев смерть наступает на месте происшествия, в 2,5% случаев – в процессе транспортировки, в 6% случаев – в приемных отделениях и в 30-40% случаев – в других отделениях стационаров. Госпитальная летальность пострадавших в ДТП пациентов в 4,5 раза выше, чем при других заболеваниях. Это связано с тем, что основными повреждениями при ДТП являются переломы костей (30%), множественные и сочетанные повреждения (30%), травмы головного мозга (25%). Особо следует отметить высокую частоту травм головы – до 50% у пострадавших.
По данным МВД с 2007 по 2016 год число ДТП в Беларуси снизилось на 51,3% (с 7501 до 3634), за этот период число погибших снизилось на 61,2%, число раненных – на 50,9%, а тяжесть последствий [число погибших / (число раненных и погибших) х 100] снизилось на 19,6% (с 16,3 до 13,1).
Снижение в Беларуси числа раненых и погибших в ДТП стало возможным в результате активизации межведомственного взаимодействия, в т.ч. подразделений ГАИ с дорожными и коммунальными организациями в вопросах содержания улично-дорожной сети, анализу аварийности с определением мест концентрации ДТП, контролю состояния автомобильных дорог. Медицинская помощь пострадавшим в ДТП обеспечивается территориальными организациями здравоохранения, для ее оперативного оказания определенные участки дорог закреплены за организациями. Большую роль в снижении травматизма играет своевременное оказание первой помощи (спасатели, сотрудники органов внутренних дел, стюардессы, бортпроводники, лица профессий повышенного риска).
Основываясь на мировом опыте, можно отметить, что и в Республике Беларусь основными проблемами, которые могут снизить уровень травматизма и гибель людей при ДТП, являются следующие.
Во-первых, обеспечение безопасности дорожного движения: соблюдение правил и повышение мер ответственности за их нарушение (особенно при несоблюдении скоростного режима и вождении в нетрезвом состоянии). Известно, что повышение скорости в среднем на 1 км/час повышает риск ДПТ, сопровождающихся травматизмом, на 3%, а при серьезных авариях – на 5%. Вероятность смерти в ДТП при скорости 80 км/час в 20 раз выше, чем при скорости 32 км/час и т.д.
Во-вторых, умение оказать первую помощь всеми участниками дорожного движения, т.е. лицами «первого контакта».
Как известно, своевременная остановка наружного кровотечения, прибывшими работниками милиции и находящимися рядом водителями и другими лицами может спасти до 29,4% пострадавших. Своевременная иммобилизация, даже подручными средствами, может предотвратить у 25,0% пострадавших развитие травматического шока.
Большое значение в снижении ДТП в Республике Беларусь сыграло принятие ряда нормативных правовых актов, направленных на совершенствование законодательства в сфере обеспечения безопасности дорожного движения. Указом Президента Республики Беларусь от 13.10.2014 № 483 внесены изменения в Правила дорожного движения: увеличение до 50 часов обучение практическому вождению, обязательное использование детских удерживающих устройств (детских автомобильных кресел), использование зимних шин, введение новой разметки для организации движения велосипедистов. Вступили в силу изменения в административном законодательстве, позволяющие привлекать к ответственности виновного за нарушение на основании фото-видеофиксации.
Производственный травматизм – это травмы, полученные работниками на производстве и вызванные, как правило, несоблюдением требований охраны труда. Причинами производственных травм являются:
- Организационные, связанные с недостатками в организации и содержании рабочего места, применением неправильных приемов работы, недостаточный надзор за работой и соблюдением правил техники безопасности, допуск к работе неподготовленных рабочих; плохая организация трудового процесса, отсутствие или неисправность индивидуальных защитных приспособлений.
- Санитарно-гигиенические: отсутствие специальной одежды и обуви или их дефекты; неправильное освещение рабочих мест; чрезмерно высокая или низкая температура воздуха в рабочих помещениях; производственная пыль, недостаточная вентиляция, захламленность и загрязненность производственной территории.
- Личного характера: заболевание или утомление рабочего; недостаточная квалификация; неудовлетворительные бытовые условия; алкогольное опьянение.
Меры предупреждения производственного травматизма сводятся к устранению непосредственных или способствующих причин:
- механизация и автоматизация технологических процессов, ликвидация ручных операций и сокращение перекрещивающихся грузопотоков, ручной переноски изделий и подъем грузов и т.д.;
- наличие специальных безопасных мест для складирования изделий и полуфабрикатов, а также запасных частей и оборудования, чтобы не загромождать ими рабочие площади и проходы;
- соответствие технологического оборудования и инструментов своему назначению, и нахождение их в исправном состоянии;
- ограждение движущихся и вращающихся деталей машин и агрегатов, а также мест возможного соприкосновения с горячими поверхностями, едкими жидкостями и другими веществами;
- заземление всего электрооборудования в цехах и его периодический контроль;
- ограждение мест открытых контактов защитными щитками или кожухами;
- периодический контроль состояния подъемно-транспортного оборудования и аппаратов, находящихся под давлением;
- хорошее освещение, поддержание чистоты и порядка на рабочем месте и в цехе.
Для снижения производственного травматизма необходимо строго соблюдать правила охраны труда, рабочие должны обеспечиваться исправными средствами индивидуальной защиты и спецодеждой. Для оказания первой медицинской помощи должны быть в наличии аптечки с набором медикаментов, перевязочного материала, шин и др. Все вновь принимаемые на работу проходят медицинский осмотр и обязательный инструктаж по охране труда. Повышение компетентности и пополнение знаний в этой области и их проверка должны быть постоянными.
Бытовые травмы включают несчастные случаи, возникшие вне связи с производственной деятельностью пострадавшего – в домашней обстановке, во дворе, на даче и т.д.
На бытовой травматизм, как правило, приходится основной удельный вес всех травм. Ведущей причиной этих травм (около трети случаев) является выполнение домашней работы: уборка и ремонт помещений, приготовление пищи и т. д. В последнее время все чаще стали отмечаться травмы, полученные на даче, приусадебном участке.
Среди бытовых травм преобладают ушибы, ранения, ожоги и др. Наиболее часто повреждается кисть. Около четверти бытовых травм возникает при падении во дворе и квартире и т.д.
В целом профилактика бытовых травм включает:
- улучшение условий быта;
- организацию досуга и проведение разнообразных культурно-массовых мероприятий;
- антиалкогольную пропаганду;
- пропаганду здорового образа жизни и быта;
- расширение коммунальных услуг населению;
- организацию местных комиссий по борьбе с бытовым травматизмом;
- широкое привлечение общественности.
Реже травмы получают в различных бытовых конфликтах. В их возникновении значительная роль принадлежит алкогольному опьянению, особенно в праздничные и выходные дни. Бытовые травмы у мужчин встречаются в 3-4 раза чаще, чем у женщин, причем у лиц 18-25 лет они возникают в 4-5 раз чаще, чем у людей 45-50 лет.
В последние годы мы стали выделять травмы, полученные в результате насилия и жестокого обращения в отдельный вид травматизма. Причем, о таких случаях, в соответствии с действующим законодательством медицинские работники обязаны сообщать в правоохранительные органы.
Уличные травмы. Одной из важных мер по профилактике уличного травматизма является борьба с бытовым пьянством, поскольку уличные травмы часто получают лица в состоянии алкогольного опьянения. Профилактика травматизма при пешеходном движении предусматривает:
- планирование и благоустройство улиц и мостовых, надлежащий уход за ними (применение песка во время гололеда, заделка рытвин и т.д.), освещение улиц и площадей, ограждение строящихся и ремонтируемых зданий;
- организацию и регулирование уличного движения, строгий контроль за соблюдением правил дорожного движения;
- обеспечение надлежащего технического состояния уличного транспорта, его безопасность, например, исправность автоматических дверей в автобусах);
- постоянный надзор за детьми и их досугом;
- проведение воспитательной и разъяснительной работы с населением (печать, радио, телевидение, лекции, доклады и др.).
В зимнее время особую озабоченность вызывает гололедная травма. Главное правило – быть предельно внимательным и осторожным и во избежание опасности необходимо:
- внимательно смотреть под ноги;
- ступать не широко, шагать медленно;
- наступать на всю подошву, но не на носок, не на стопу;
- сторониться неочищенных улиц и обходить скользкие места;
- ходить там, где тротуары посыпаны песком;
- прикрепить к подошве обуви полоску наждачной бумаги или обычного лейкопластыря;
- пользоваться обувью с рифленой подошвой;
- девушкам стоит забыть о высоких каблуках.
При падении очень важно правильно оценить свое состояние. Главные признаки перелома или вывиха: резкая боль, нарастающий отек, укорочение поврежденной конечности и невозможность ею нормально двигать. Сотрясение мозга проявляется – потерей сознания (иногда буквально на несколько мгновений), тошнотой, головной болью.
Пострадавший, во что бы то ни стало, должен привлечь внимание прохожих, попросить помощи. Надо вызвать скорую помощь или помочь добраться до ближайшего травмапункта. Обойтись без помощи врача можно только в случае легкого ушиба: просто приложите к больному месту что-нибудь холодное, это уменьшит отек и боль, и обработайте его мазью или гелем, рассасывающим синяки. Греть больное место нельзя, эффект будет прямо противоположным.
Особое внимание в последние годы в нашей стране уделяется профилактике детского бытового травматизма. Основными видами травм, которые дети могут получить дома, и их причинами являются:
- ожоги от горячей плиты, посуды, пищи, кипятка, пара, утюга, электроприборов и даже открытого огня;
- падение с кровати, окна, стола и ступенек;
- удушье от мелких предметов (монет, пуговиц, гаек и др.);
- отравление бытовыми химическими веществами (инсектицидами, моющими средствами, отбеливателями и др.);
- поражение электрическим током от неисправных электроприборов, обнаженных проводов, от втыкания игл, ножей и других металлических предметов в розетки и настенную проводку.
Ожоги, включая ожоги паром, – это наиболее распространенные травмы у детей. Сильные ожоги оставляют шрамы, а иногда могут привести к смертельному исходу. Ожогов можно избежать, если:
- держать детей подальше от горячей плиты, пищи и утюга;
- устанавливать плиты достаточно высоко или откручивать ручки конфорок, чтобы дети не могли до них достать;
- держать детей подальше от открытого огня, пламени свечи, костров, взрывов петард;
- прятать от детей легковоспламеняющиеся жидкости, такие как бензин, керосин, а также спички, свечи, зажигалки, бенгальские огни, петарды.
Падения – распространенная причина ушибов, переломов костей и серьезных травм головы. Их можно предотвратить, если не разрешать детям играть в опасных местах; устанавливать ограждения на ступеньках, окнах и балконах.
Разбитое стекло может стать причиной порезов, потери крови и заражения. Стеклянные бутылки нужно держать подальше от детей и младенцев. Нужно учить маленьких детей не прикасаться к разбитому стеклу. Ножи, лезвия и ножницы необходимо держать в недоступных для детей местах. Старших детей надо научить осторожному обращению с этими предметами.
Можно избежать многих травм, если объяснять детям, что бросаться камнями и другими острыми предметами, играть с ножами или ножницами очень опасно. Острые металлические предметы, ржавые банки могут стать источником заражения ран. Таких предметов не должно быть на детских игровых площадках.
Удушье от малых предметов. Маленьким детям не следует давать еду с маленькими косточками или семечками. За детьми всегда нужно присматривать во время еды. Кормите ребенка измельченной пищей. В последнее время одной из распространенных причин попадания инородного тела в дыхательные пути стали монеты. Очень опасны маленькие отработанные батарейки, при проглатывании которых могут возникнуть тяжелые осложнения.
Кашель, шумное частое дыхание или невозможность издавать звуки – это признаки проблем с дыханием и, возможно, удушья, которое может привести к смерти. Следует убедиться, что с ребенком все обстоит благополучно. Если у него затруднено дыхание, нельзя исключить возможность попадания мелких предметов в дыхательные пути ребенка, даже если никто не видел, как ребенок взял что-нибудь в рот.
Отравление бытовыми химическими веществами. Ядовитые вещества, медикаменты, отбеливатели, кислоты и горючее, например керосин, нельзя хранить в бутылках для пищевых продуктов – дети могут по ошибке выпить их. Такие вещества следует держать в плотно закрытых маркированных контейнерах, в недоступном для детей месте. Яды для крыс и насекомых, керосин, кислоты и щелочные растворы, другие ядовитые вещества могут вызвать тяжелое отравление, поражение мозга, слепоту и смерть. Яд опасен не только при заглатывании, но и при вдыхании, попадании на кожу, в глаза и даже на одежду.
Лекарства, предназначенные для взрослых, могут оказаться смертельными для детей. Медикаменты ребенку нужно давать только по назначению врача и ни в коем случае не давать ему лекарства, предназначенные для взрослых или детей другого возраста. Хранить медикаменты необходимо в местах недоступных для детей. Неправильное применение и передозировка антибиотиков могут привести у маленьких детей к глухоте.
Поражение электрическим током. Дети могут получить серьезные повреждения, воткнув пальцы или какие-либо предметы в электрические розетки; их необходимо закрывать, чтобы предотвратить поражение электрическим током. Электрические провода должны быть недоступны детям – обнаженные провода представляют для них особую опасность.
Травматизм может и должен быть предотвращен. Существует множество данных, свидетельствующих о том, что путь вперед лежит через принятие комплекса различных подходов и конкретных мер: изменение окружающей среды, проектирование и производство безопасной продукции, принятие законодательства, требующего осуществлять эти изменения, просвещение.
Успешное решение проблемы по снижению травматизма и смертности от внешних причин возможно только при условии совместных действий государственных структур на межведомственном уровне, поддержке проводимых мероприятий (по формированию здорового и безопасного образа жизни) общественными организациями и, очень важно, широкими массами населения.





.jpg)




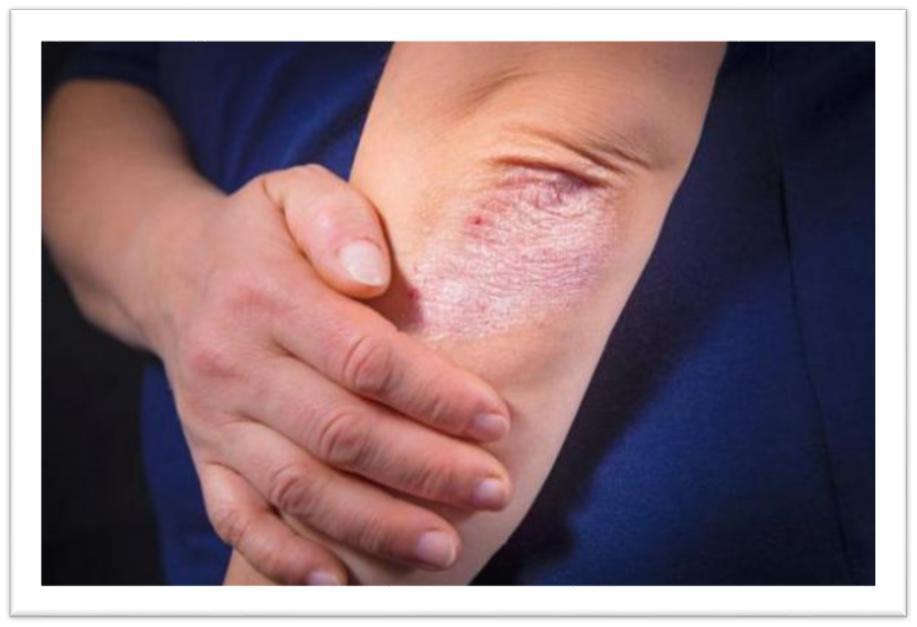 Приблизительно в 45% случаев начало болезни или её обострения провоцируется бактериальными инфекциями. Псориаз может быть спровоцирован приёмом некоторых лекарственных препаратов.
Приблизительно в 45% случаев начало болезни или её обострения провоцируется бактериальными инфекциями. Псориаз может быть спровоцирован приёмом некоторых лекарственных препаратов.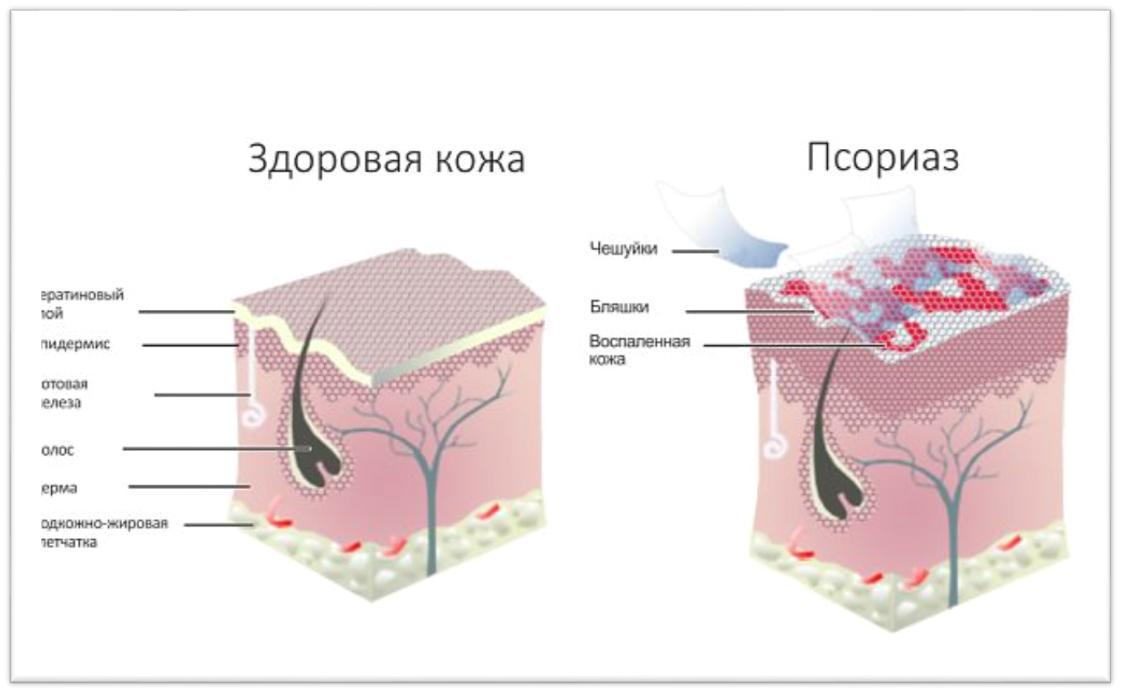
.jpg)


 Есть не спеша, тщательно пережевывая пищу, вставать из-за стола, как только почувствуете чувство насыщения, а не тогда, когда готовы лопнуть.
Есть не спеша, тщательно пережевывая пищу, вставать из-за стола, как только почувствуете чувство насыщения, а не тогда, когда готовы лопнуть.

 Празднование Дня Матери уходит своими корнями в глубину веков. Древние греки отдавали дань уважения матери всех богов — Гее. Римляне посвящали три дня в марте другой матери богов — восточной Кибеле. Для кельтов Днем Матери был день чествования богини Бриджит. Позже, с 1600 года, в Англии ежегодно соблюдали так называемое "Материнское воскресенье», которое припадало на четвертое воскресенье Великого поста. В этот день всю прислугу отправляли по домам, чтобы они уделили время своим матерям. Традиционно выпекался специальный пирог.
Празднование Дня Матери уходит своими корнями в глубину веков. Древние греки отдавали дань уважения матери всех богов — Гее. Римляне посвящали три дня в марте другой матери богов — восточной Кибеле. Для кельтов Днем Матери был день чествования богини Бриджит. Позже, с 1600 года, в Англии ежегодно соблюдали так называемое "Материнское воскресенье», которое припадало на четвертое воскресенье Великого поста. В этот день всю прислугу отправляли по домам, чтобы они уделили время своим матерям. Традиционно выпекался специальный пирог. День матери – праздник, к которому никто не может остаться равнодушным, в который поздравляют женщин, ставших матерями и добившихся успехов в воспитании детей.
День матери – праздник, к которому никто не может остаться равнодушным, в который поздравляют женщин, ставших матерями и добившихся успехов в воспитании детей. Охрана здоровья женщины и защита материнства является одной из основных задач государственной политики, приоритетом в здравоохранении.
Охрана здоровья женщины и защита материнства является одной из основных задач государственной политики, приоритетом в здравоохранении.
.jpg)

















 Кровь - это самое ценное из того, что человек может дать другому человеку. Это дар жизни.
Кровь - это самое ценное из того, что человек может дать другому человеку. Это дар жизни.





 Пьянство всегда предшествует алкоголизму. Бытовое пьянство, привычное злоупотребление алкоголем – это всегда нарушение личностью социально-этических правил. В отличие от пьянства алкоголизм является нервно-психическим заболеванием, при котором у человека развивается болезненное влечение к спиртным напиткам, со временем принимающее навязчивый характер, в результате происходит социальная деградация личности.
Пьянство всегда предшествует алкоголизму. Бытовое пьянство, привычное злоупотребление алкоголем – это всегда нарушение личностью социально-этических правил. В отличие от пьянства алкоголизм является нервно-психическим заболеванием, при котором у человека развивается болезненное влечение к спиртным напиткам, со временем принимающее навязчивый характер, в результате происходит социальная деградация личности. Основоположник медицины, Гиппократ указывал, что виновниками эпилепсии, слабоумия и идиотизма у детей являются родители, которые употребляют спиртные напитки в день зачатия. За последние десятилетия внимание наркологов многих стран мира все больше привлекают генетические аспекты алкогольной болезни.
Основоположник медицины, Гиппократ указывал, что виновниками эпилепсии, слабоумия и идиотизма у детей являются родители, которые употребляют спиртные напитки в день зачатия. За последние десятилетия внимание наркологов многих стран мира все больше привлекают генетические аспекты алкогольной болезни.
.jpg)
 Необходимо напомнить, что проблема вирусных гепатитов актуальна не только в мире, но и в Республике Беларусь. Ежегодно в городе Минске острым вирусным гепатитом В заболевают в среднем около 300 человек, острым вирусным гепатитом С - около 50 человек, выявляются около 400 бессимптомных носителей вируса гепатита В и 800 таких же носителей гепатита С.
Необходимо напомнить, что проблема вирусных гепатитов актуальна не только в мире, но и в Республике Беларусь. Ежегодно в городе Минске острым вирусным гепатитом В заболевают в среднем около 300 человек, острым вирусным гепатитом С - около 50 человек, выявляются около 400 бессимптомных носителей вируса гепатита В и 800 таких же носителей гепатита С.  Вирус гепатита С, в основном, также передается при контакте с инфицированной кровью. Это может происходить при переливании крови и продуктов крови, зараженных вирусным гепатитом С, при инъекциях загрязненным оборудованием во время медицинских процедур и при употреблении инъекционных наркотиков. Возможен также и сексуальный путь передачи инфекции, но это происходит гораздо реже. Вакцины против вирусного гепатита С нет.
Вирус гепатита С, в основном, также передается при контакте с инфицированной кровью. Это может происходить при переливании крови и продуктов крови, зараженных вирусным гепатитом С, при инъекциях загрязненным оборудованием во время медицинских процедур и при употреблении инъекционных наркотиков. Возможен также и сексуальный путь передачи инфекции, но это происходит гораздо реже. Вакцины против вирусного гепатита С нет. Меры профилактики
Меры профилактики
.jpg)


.jpg)



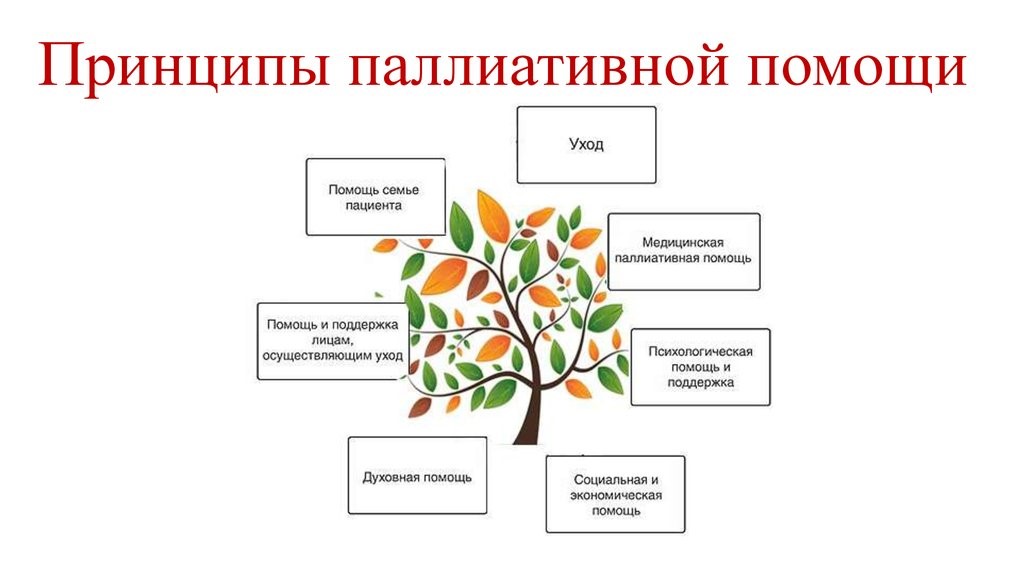
 Цели Всемирного Дня хосписной и паллиативной помощи заключаются в повышении информированности мировой общественности о проблемах паллиативной помощи и хосписов, содействие в создании условий для того, чтобы люди могли выразить свои мнения о проблеме; повышение понимания медицинских, социальных, практических и духовных потребностей людей, имеющих неизлечимые заболевания и членов их семей; способствование становлению и развитию благотворительных фондов, способных поддерживать и развивать движение хосписной и паллиативной помощи во всем мире.
Цели Всемирного Дня хосписной и паллиативной помощи заключаются в повышении информированности мировой общественности о проблемах паллиативной помощи и хосписов, содействие в создании условий для того, чтобы люди могли выразить свои мнения о проблеме; повышение понимания медицинских, социальных, практических и духовных потребностей людей, имеющих неизлечимые заболевания и членов их семей; способствование становлению и развитию благотворительных фондов, способных поддерживать и развивать движение хосписной и паллиативной помощи во всем мире.

 На современном этапе развития человечества главную роль стали играть знания и технологии - это те отрасли, которые требуют колоссальных умственных нагрузок. Для того, чтобы соответствовать требованиям времени, человек должен постоянно приспосабливаться. Гонка со временем держит человека в постоянном напряжении, человек испытывает хронический психоэмоциональный стресс. Такая ситуация может привести к развитию психических расстройств.
На современном этапе развития человечества главную роль стали играть знания и технологии - это те отрасли, которые требуют колоссальных умственных нагрузок. Для того, чтобы соответствовать требованиям времени, человек должен постоянно приспосабливаться. Гонка со временем держит человека в постоянном напряжении, человек испытывает хронический психоэмоциональный стресс. Такая ситуация может привести к развитию психических расстройств.
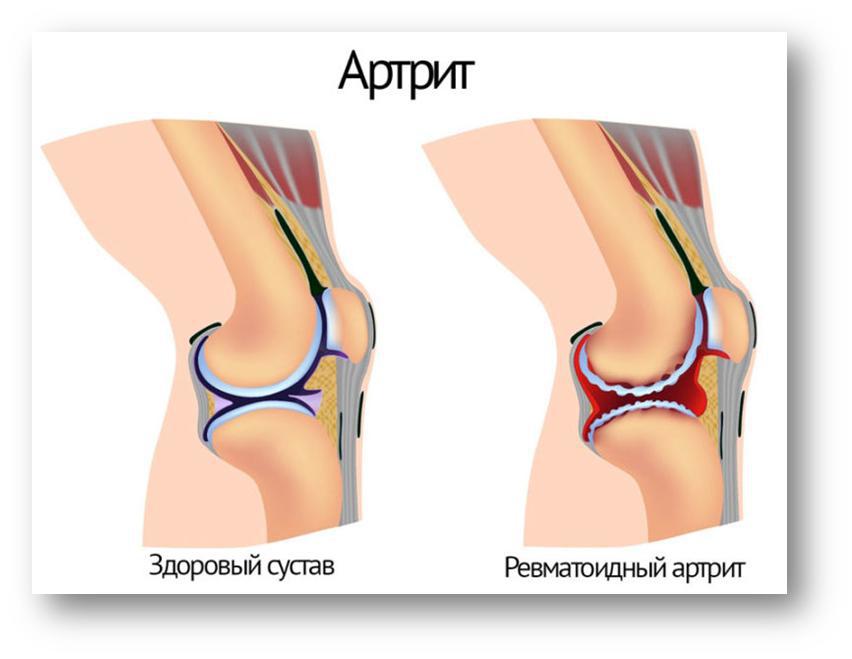 СИМПТОМЫ АРТРИТА.
СИМПТОМЫ АРТРИТА.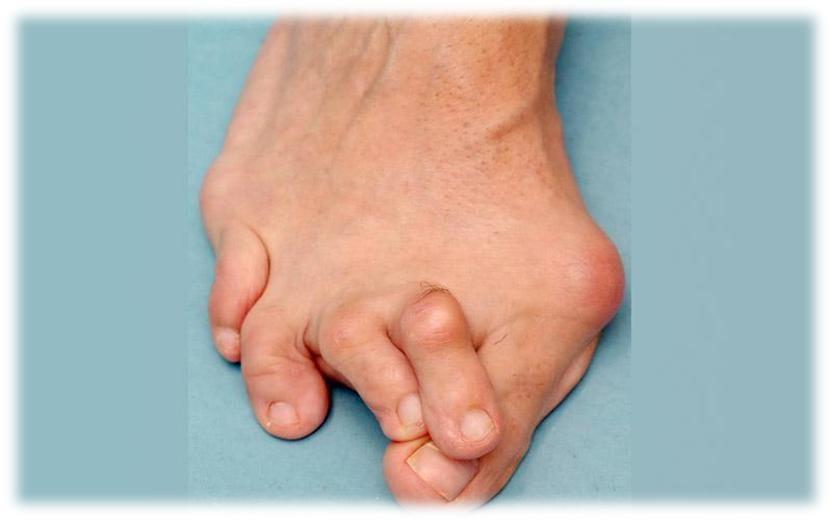
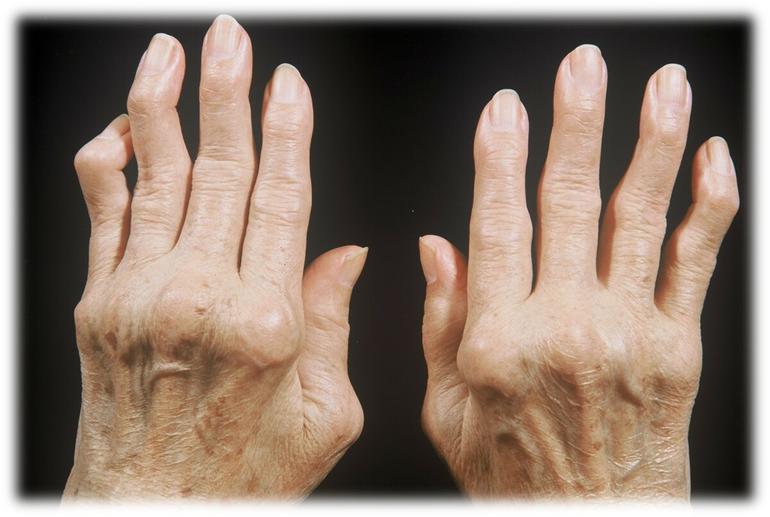
 ЛЕЧЕНИЕ АРТРИТА.
ЛЕЧЕНИЕ АРТРИТА.






